








Категория: Бланки/Образцы
СТАТИСТИЧЕСКИЙ ТАЛОН ДЛЯ РЕГИСТРАЦИИ ЗАКЛЮЧИТЕЛЬНЫХ (УТОЧНЕННЫХ) ДИАГНОЗОВ. ФОРМА № 025-2/У
(Приказ Минздрава СССР от 04.10.1980 № 1030)
Номер типовой формы
025-2/У
Разработчик
Минздрав СССР_Министерство здравоохранения СССР
Источник
Приказ Минздрава СССР от 04.10.1980 № 1030
Код формы по ОКУД ___________
Код учреждения по ОКПО ______
Министерство здравоохранения Медицинская документация
СССР Форма № 025-2/у
Утверждена Минздравом СССР
____________________________ 04.10.80 г. № 1030
наименование учреждения
СТАТИСТИЧЕСКИЙ ТАЛОН
для регистрации заключительных (уточненных) диагнозов
1. Фамилия, имя, отчество _______________________________________
____________________________________________________ Пол ________
2. Адрес ________________________________________________________
_________________________________________________________________
3. Участок № _________ терапевтический, цеховой, педиатрический
(подчеркнуть).
4. Работает на прикрепленном предприятии, не работает
(подчеркнуть). Проживает постоянно: в городе, селе (подчеркнуть).
Проживает в районе обслуживания: да, нет (подчеркнуть).
5. Возраст ______________________________________________________
(для детей до 3-х лет - лет, мес. дней)
6. Диагноз заключительный (уточненный).¦ Впервые в жизни
Для травматологических больных - ¦ установленный
характер и локализация ¦ (отметить +)
_______________________________________¦_________________________
_______________________________________¦_________________________
_______________________________________¦_________________________
_______________________________________¦_________________________
_______________________________________¦_________________________
¦
7. Вместо ранее зарегистрированного диагноза ________________
_________________________________________________________________
_________________________________________________________________
_________________________________________________________________
- Пункт 7 заполняется в том случае, когда в п. 6 взамен
ранее зарегистрированного в листе записи уточненных диагнозов (в
ф. № 025/у) проставляется новый диагноз.
Для типографии!
при изготовлении документа
формат А5
оборотная сторона ф. № 025-2/у
8. Заболевание выявлено при обращении за лечением, при
профилактическом осмотре (подчеркнуть).
9. Вид травмы и отравления:
а) связана с производством:
в промышленности - 1; в сельском хозяйстве - 2; на
строительстве - 3; дорожно-транспортная - 4; прочие -5;
б) не связана с производством:
бытовая - 6; уличная (при пешеходном движении) - 7;
дорожно-транспортная - 8; школьная - 9; спортивная - 10;
прочие - 11.
- Заполняется только при травмах и отравлениях. Код -
цифру обвести кружком.
". " ___________________ 19. г.
Новое за 22 декабря 2016
Договоры по тегам
Советы работнику офиса

Плохие привычки, которые способны стать хорошими

Почему вы не любите свою работу?
ОФОРМЛЕНИЕ МЕДИЦИНСКОЙ КАРТЫАМБУЛАТОРНОГО БОЛЬНОГО
Практические навыки по оформлению медицинской документации, их
отработка и закрепление – одно из основных направлений учебного процесса на кафедре поликлинической терапии.
Важнейшим документом врача амбулаторной практики является «Медицинская карта амбулаторного больного», утвержденная как форма № 025/у.
Этот документ является медицинским паспортом, отражающим состояние и динамику здоровья человека на протяжении длительного периода времени, что позволяет получить целостное представление о пациенте и принимать адекватные медицинские решения врачам различных специальностей, пользующих данного пациента в течение жизни. Ответственность за правильность оформления и ведения «Медицинской карты амбулаторного больного» возлагается на врачей амбулаторной практики и, в первую очередь, на участкового терапевта.
Медицинская карта амбулаторного больного как утвержденная (т.е. обязательная, единая) форма, имеет следующие разделы: паспортная часть; лист для записи заключительных (уточненных) диагнозов; данные анамнеза и дополнения к анамнезу; листы для записи врачебных осмотров.
Однако время, прошедшее со дня утверждения формы № 025/у, показало необходимость дополнения ее рядом разделов, отражающих реальные требования практического здравоохранения. Поэтому в настоящее время «Медицинская карта амбулаторного больного» имеет следующую структуру:
лист для записи заключительных (уточненных) диагнозов;
лист профилактических осмотров с данными опроса и осмотра;
карта учета профилактических прививок;
данные о профилактических гинекологических осмотрах для женщин;
лист учета временной нетрудоспособности;
лист учета рентгенологических обследований;
данные анамнеза и дополнения к анамнезу;
листы для записи врачебных осмотров.
Результаты лабораторных (общий анализ крови, мочи, биохимический анализ крови и т.д.) и инструментальных исследований (электрокардиограмма, спирограмма, ультразвуковое исследование и т.д.), заключения специалистов консультативных поликлиник и диагностических центров, эпикризы из стационаров вклеиваются в конце медицинской карты амбулаторного больного или на месте врачебных записей.
Фамилия, имя, отчество
Телефон (домашний, служебный)
Место работы (наименование и характер производства)
Группа диспансерного наблюдения. Для группы Д III указать заболевание.
На этот лист выносятся сведения об отягощенном аллергологическом анамнезе, о перенесенном вирусном гепатите, об отношении к группе льготных категорий граждан (инвалид ВОВ, инвалиды I, II групп, узник концлагеря и т.д.) с указанием номера документа, удостоверяющего льготу. На медицинских картах одиноко проживающих лиц пожилого и старческого возраста записываются координаты ближайших родственников, знакомых или закрепленных за ними сотрудников отдела по социальной помощи гражданам.
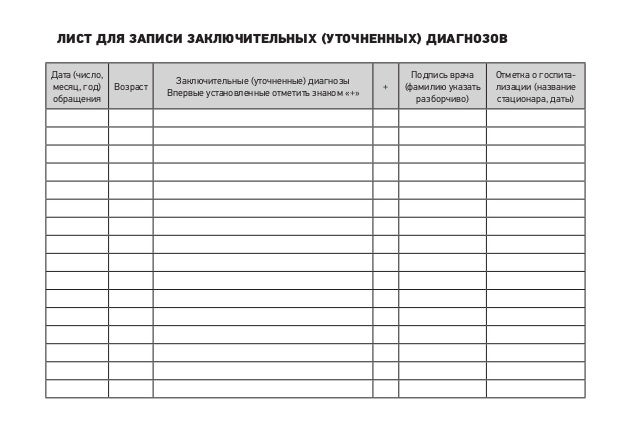
ЛИСТ ДЛЯ ЗАПИСИ ЗАКЛЮЧИТЕЛЬНЫХ (УТОЧНЕННЫХ) ДИАГНОЗОВ
Указывается дата (число, месяц, год) обращения, кратко формулируется заключительный (уточненный) диагноз, отмечается знаком «плюс» впервые установленный диагноз, удостоверяется разборчивой подписью врача.
Информация, занесенная в данный лист, позволяет узнать патологию, с которой обращался пациент, а также решить вопрос о необходимости заполнения статистического талона (напомним, что статистический талон заполняется на все случаи острых заболеваний и только один раз в год на хроническую патологию).
ЛИСТ ПРОФИЛАКТИЧЕСКИХ ОСМОТРОВС ДАННЫМИ ОПРОСА И ДАННЫМИ ОСМОТРА
Заполняется по результатам опроса пациента (одна часть) и после личного осмотра пациента врачом (другая часть) с указанием даты осмотра (не реже одного раза в год).
Этот раздел позволяет врачу контролировать систематичность (регулярность) прохождения пациентом профилактически осмотров и не терять настороженность, прежде всего, в плане раннего выявления онкологических заболеваний.
ЛИСТ УЧЕТА ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК И ГИНЕКОЛОГИЧЕСКИХ ОСМОТРОВ ДЛЯ ЖЕНЩИН
В карту учета профилактических прививок заносится информация о прививках против столбняка и дифтерии: указывается дата проведения вакцинаций и ревакцинаций, доза и наименование препарата, серия, местная и общая реакция на препарат (если таковая была). Отметку в амбулаторной карте делает медсестра прививочного кабинета, а в случае реакции на прививку – лечащий врач.
Для женщин в этом листе приводятся также сведения, полученные из смотрового кабинета: дата профилактического осмотра, диагноз, результаты цитологического исследования, подпись врача или акушерки.
ЛИСТ УЧЕТА ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ
Отражаются все случаи временной нетрудоспособности пациента (дата выдачи и дата закрытия листка нетрудоспособности (ЛН), диагноз), а также подсчитывается количество дней нетрудоспособности по каждому случаю.
Дополнительное внесение данной информации в самостоятельный раздел (несмотря на то, что выдача ЛН обязательно отражается в записи врачебного осмотра), позволяет врачу быстро ориентироваться по частоте и длительности временной нетрудоспособности у данного пациента, облегчает оформление направления на МРЭК (при необходимости) и составление отчета по временной нетрудоспособности.
ЛИСТ УЧЕТА РЕНТГЕНОЛОГИЧЕСКИХ ИССЛЕДОВАНИЙ
Выносится информация обо всех видах рентгенологических исследований, проводимых у пациента (дата, и вид исследования, доза рентгенологического облучения, подпись врача).
Это необходимо для решения вопроса о кратности и возможности повторных рентгенологических исследований с учетом полученной пациентом дозы рентгенологического облучения.
ДАННЫЕ АНАМНЕЗА И ДОПОЛНЕНИЯ К АНАМНЕЗУ
Приводятся сведения со слов больного об имеющихся и перенесенных заболеваниях и операциях, о наследственности и имевшихся аллергологиче-ских реакциях, об имеющихся факторах риска (курение, злоупотребление алкоголем, психоэмоциональные нагрузки, гиперхолестеринемия, гиподинамия и др.), о профессиональном анамнезе (вредные и опасные условия труда), а также краткая информация об основном заболевании (с какого времени считает себя больным, вероятная причина болезни, частота обострений и факторы их обусловившие, проводимое лечение и его эффективность, частота госпитализаций и санаторно-курортного лечения, состоит ли на диспансерном учете и с какого времени).
Этот лист заполняется и подписывается лечащим врачом с указанием даты сбора анамнеза.
Дополнения к анамнезу заполняются в случае появления с течением времени новых данных о пациенте и вновь открывшихся обстоятельств: аллергических реакций, изменения условий труда и быта и др. Обязательно отмечается дата внесения дополнения.
ЛИСТЫ ДЛЯ ЗАПИСИ ВРАЧЕБНЫХ ОСМОТРОВ («дневники»)
Количество листов для записи врачебных осмотров, так называемых дневников, неодинаково у разных пациентов и зависит от частоты обращений, длительности каждого случая заболевания и т.д.
Структура врачебной записи: предполагает указание даты обращения (число, месяц, год), название специальности врача, проводящего осмотр, вида осмотра (амбулаторный или на дому), первичный или повторный, описание жалоб пациента, сначала главных, затем – второстепенных. Особо значимые симптомы детализируются. Приводятся сведения о длительности заболевания, его связи с какими-либо факторами, о проводившемся лечении (указываются медикаментозные препараты, «народные» средства и т.д.) и его эффективности.
Объективное исследование пациента проводится в соответствии со схемой, предусмотренной пропедевтикой внутренних болезней, однако в амбулаторных условиях излагается кратко. Указываются результаты объективного исследования с подробным описанием патологических изменений и состояния тех органов и систем, которые имеют отношение к диагнозу. Обязательно измеряется температура, частота сердечных сокращений (ЧСС), артериальное давление (АД), частота дыхания (ЧД), при возможности – рост и масса тела. Исходя из результатов анамеза заболевания и данных осмотра формулируется диагноз согласно действующим классификациям. При необходимости указывается план лабораторно – инструментальных исследований. Отмечаются назначенные лечебные мероприятия: рекомендации по режиму, питанию, по медикаментозному лечению (препараты с указанием дозы и кратности приема) и немедикаментозные методы (фитотерапия, физиотерапия, ЛФК и др.). При необходимости выдачи ЛН, в конце записи указываются его номер, дата выдачи и дата следующей явки для осмотра (при котором ЛН может быть закрыт или продлен, о чем также делается запись). Запись врачебного осмотра подтверждается личной подписью врача.
1. Хурса Р.В. Организация и содержание работы участкового терапевта: Метод. реком. – 2-е из. доп. и перераб. – Мн.:МГМИ, 2000. – 64 с.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ И СОЦРАЗВИТИЯ
АВТОНОМНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ
СРЕДНЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ ТЮМЕНСКОЙ ОБЛАСТИ
ТЮМЕНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ
МЕДИЦИНСКАЯ КАРТА АМБУЛАТОРНОГО БОЛЬНОГО
Фамилия, имя, отчество больного
основных класса деловых игр: общие управленческие игры и функциональные. Из сказанного ясно, что медицинские. поручить одному студенту как УИРС. Экскурсии Реализуется в ВолгГМУ практическина всех кафедрах. экскурсия студентов поучебной.
навыкивведения и оформлениямедицинскойдокументации ; Выработать навыкипо интерпретации основных. учебно -методических пособий подготовленных сотрудниками кафедры № Название учебной. наосновном этапе направленномнаотработку и закрепления.
с основными формами острых пневмоний, их рентгенологической картиной. Уметь обнаруживать ихна рентгенограмме. 3.Закрепление у студентов знаний и практическихнавыковпо.
терапии и клеточные продукты, в основном направлены на изучение их. из трех введений вакцины по схеме 0-1-6 мес. Изучение медицинскойдокументации показало. повторных инфарктов мозга. Методическиерекомендации для практического здравоохранения. – М.
методическихрекомендацийпо вопросам КМП, обучение медицинского персонала вопросам, отражающим КМП. Эта функция осуществляется в основномна.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
от 26 июля 1988 года N 08-14/17-14
О введении медицинской карты амбулаторного наркологического больного
В целях упрощения ведения первичной медицинской документации в амбулаторных наркологических учреждениях (подразделениях) Министерство здравоохранения СССР
1. Медицинскую карту амбулаторного наркологического больного ф.N 025-5/У-88 (.
2. Инструкцию по оформлению медицинской карты амбулаторного наркологического больного (.
3. Дополнение к перечню форм первичной медицинской документации (.
Министерство здравоохранения СССР предлагает организовать издание нового утвержденного документа, снабдив ими все наркологические учреждения (подразделения) в течение 1988-89 годов.
Впредь до издания специальной формы разрешается использовать бланки формы N 025/у "Медицинская карта амбулаторного больного".
На лиц, состоявших на диспансерном учете и профилактическом наблюдении к моменту получения специальной формы, "Медицинская карта амбулаторного наркологического больного" не заводится, а все записи продолжают вноситься в заведенные ранее медицинские карты амбулаторного больного.
Приложение N 1. Медицинская карта амбулаторного наркологического больногоПриложение N 1
Код по ОтКУД*.
Медицинская документация
форма N 025-5/у-88
утверждена Минздравом СССР
N 08-14/17-14 от 26 июля 1988 года
________________
* Текст документа соответствует оригиналу. - Примечание изготовителя базы данных.
Медицинская карта амбулаторного наркологического больного является основным документом, отражающим состояние здоровья пациента, и заполняется на всех впервые обратившихся в данное лечебное учреждение.
Карта заполняется во всех наркологических учреждениях (подразделениях), где организован амбулаторный прием.
Замена уже имеющихся медицинских амбулаторных карт на новую форму не производится. Сведения о лицах, обратившихся для консультации, для лечения от курения табака, заносятся в "Журнал регистрации амбулаторных больных" (форма N 074/у).
Медицинская карта состоит из десяти разделов. Для V. VI. VII и VIII разделов предусмотрена возможность вклеивания вкладышей. По краю корешка карты возможна цветная маркировка.
I раздел - "Лист записи заключительных (уточненных) диагнозов" в медицинской карте амбулаторного наркологического больного служит для краткого отражения динамики состояния пациента с момента его первого осмотра врачом психиатром-наркологом. В него вносится каждое наркологическое заболевание, либо случаи злоупотребления алкоголем или одурманивающими средствами без признаков сформировавшегося заболевания, послужившие причиной обращения пациента в данное учреждение в отчетном году.
Заболевание (злоупотребление без признаков заболевания), обнаруженное у пациента впервые в жизни, считается впервые выявленным и отмечается знаком "+" (плюс). Заболевания, которые могут возникнуть заново несколько раз в течение года (психозы), каждый раз считаются впервые выявленными и отмечаются знаком "+" (плюс).
Хроническое заболевание, с которым больной обращался в предыдущие годы, в отчетном году вновь вносится в "Лист", но со знаком "-" (минус).
В случаях, когда врач не может поставить точный диагноз при первом обращении пациента, в разделе IV записывается предполагаемый диагноз, а в I раздел вносится только дата первого посещения. Диагноз вписывается после его уточнения.
В случаях, когда поставленный и записанный в I раздел диагноз является ошибочным, он зачеркивается, и вписывается новый правильный диагноз без изменения даты.
II раздел - "Сигнальные отметки" заполняется как во время первого осмотра пациента, так и в дальнейшем, по мере поступления информации. В пункте 10 данного раздела "Сведения о нарушении режима трезвости" указываются данные, полученные из медвытрезвителя, отделений милиции, с места работы (учебы) или жительства пациента, из лечебно-профилактических учреждений, ГАИ (если пациент имеет водительские права); в этом же пункте делается отметка о лишении водительских прав с указанием срока лишения.
III раздел - "Профессиональный маршрут" - первая запись вносится во время первичного заполнения карты. В дальнейшем отражается динамика за весь период наблюдения. В графе "Изменения" указывается дата прекращения работы (учебы) и причина (увольнение - с указанием причины; перевод на другую работу; окончание учебного заведения; отчисление из учебного заведения - с указанием причины). Во всех последующих строках данного раздела в 1-й графе указывается дата начала работы (учебы) на новом месте или в новой должности в том же учреждении (предприятии).
IV раздел - "Первичный осмотр нарколога" - указывается время и дата осмотра и его причина. Если пациент направлен официальной организацией, в тексте подчеркивается - какой именно и указывается причина направления. Если имеются сопровождающие, указывается - кто именно. Отражается субъективный анамнез и, по возможности, объективный. Если при первичном осмотре нет возможности собрать объективный анамнез, он вписывается позднее с указанием даты.
V раздел - "Повторный осмотр нарколога" - Ф.И.О. и адрес указываются, если по каким-либо причинам в момент осмотра у врача нет амбулаторной карты пациента. В типографском тексте подчеркиваются условия явки (самостоятельно, по вызову и т.п.) и причина осмотра. В статусах указывается динамика состояния с момента предыдущего осмотра.
VI раздел - "Осмотр психолога" - заполняется психологом данного наркологического учреждения, либо консультантом, на основании проведенного психологического обследования.
VII раздел - "Эпикриз" - заполняется врачом психиатром-наркологом и заверяется подписями членов ВКК.
По мере необходимости вклеиваются вкладыши. Эпикриз заполняется при переводе пациента в следующую группу диспансерного учета и снятии с учета - этапный; при передаче под наблюдение в другое наркологическое учреждение (подразделение) - переводной; при представлении карты на врачебную комиссию - для ВКК.
VIII раздел - "Данные патронажа" - заполняется средними медицинскими работниками, проводившими патронаж пациента на дому. Указывается дата патронажа, должность проводившего патронаж. Не допускается запись в графе "Краткие сведения о больном, его поведении" формулировок типа "Больного не было дома".
Возможно вклеивание вкладышей.
IX раздел - "Взаимодействие с другими организациями" - заполняется врачом психиатром-наркологом или средними медицинскими работниками, контактировавшими с другими организациями лично или письменно по вопросам, касающимся данного пациента. Указываются: дата встречи или отправки письменного сообщения; организация, с которой осуществляется взаимодействие; вид взаимодействия - сверка списков с горрайорганом внутренних дел, ответ на запрос, вызов больного через отделение милиции, присутствие на заседаниях комиссий, народного суда, общественных организаций и т.п.; должность, фамилия и подпись медработника, осуществившего взаимодействие.
Внутренняя часть задней обложки карты может быть оформлена в виде "кармана", либо использована для подклеивания выписок из других наркологических учреждений, запросов, извещений из ЛТП и т.д.
Начальник Отдела наркологии и
психиатрии Главного управления
лечебно-профилактической помощи
Минздрава СССР
В.Ф.Егоров
О ВВЕДЕНИИ НОВОЙ ФОРМЫ МЕДИЦИНСКОЙ КАРТЫ
В целях упрощения ведения первичной медицинской документации в амбулаторно-поликлинических учреждениях, обеспечения ее унификации и достоверности
1. Новую форму медицинской карты амбулаторного больного ф. N 025/у-87 (Приложение 1).
2. Типовую Инструкцию по ведению новой формы медицинской карты амбулаторного больного - ф. N 025/у-87 (Приложение 2).
3. Список форм первичной медицинской документации, введенной приказом Минздрава СССР от 04.10.1980 г. N 1030, подлежащий дальнейшему использованию в измененной редакции (Приложение 3).
4. Список форм первичной медицинской документации, исключенной из перечня форм, утвержденного приказом Минздрава СССР от 04.10.80 г. N 1030 (Приложение 4).
1. Министрам здравоохранения союзных и автономных республик, руководителям органов здравоохранения:
1.1. Обеспечить с 1 апреля 1988 г. введение новой формы медицинской карты амбулаторного больного во всех учреждениях здравоохранения, ведущих амбулаторный прием, для чего организовать их тиражирование в необходимом количестве.
Впредь до издания новой формы медицинской карты амбулаторного больного вести учет на бланках ф. N 025/у, утвержденной приказом Минздрава СССР от 04.10.1980 г. N 1030 с необходимыми дополнениями до полного использования имеющихся запасов бланков.
1.2. Провести инструктаж руководителей учреждений здравоохранения, врачей амбулаторно-поликлинических учреждений о порядке ведения новой формы медицинской карты амбулаторного больного.
1. Осуществлять постоянный контроль за ведением медицинской документации, качеством лечебно-диагностического процесса. В случае неуточненного диагноза обязать заведующих отделениями обеспечить консультацию больных на 3 день заболевания.
2. Главному управлению лечебно-профилактической помощи Министерства здравоохранения СССР (тов. Калинин В.И.) в срок до 1 апреля 1988 г. разработать новую форму медицинской карты амбулаторного больного для наркологических, психоневрологических диспансеров, подразделений (кабинетов).
3. Управлению медицинской статистики Минздрава СССР (т. Церковный Г.Ф.) в срок до 1 марта 1988 г. пересмотреть формы первичной медицинской документации для амбулаторно-поликлинических учреждений.
4. Министру здравоохранения Украинской ССР т. Романенко А.Е.
4.1. Осуществить с 1 июля 1988 г. по 30 декабря 1989 г. эксперимент по внедрению в работу амбулаторно-поликлинических учреждений г. Львова новой формы медицинской карты амбулаторного больного с хранением ее на руках у пациента.
4.2. Обеспечить проведение подготовительной работы и систематического контроля за ходом эксперимента.
5. Директору ВНИИ социальной гигиены и организации здравоохранения им. Н.А.Семашко т. Овчарову В.К.
5.1. Включить в план научно-исследовательских работ тему по апробации новой формы медицинской карты амбулаторного больного с хранением ее на руках у пациента.
5.2. Разработать порядок организации медицинской помощи населению в условиях эксперимента и представить на утверждение в Министерство здравоохранения СССР к 1 апреля 1988 г.
5.3. Осуществить организационно-методическую и консультативную помощь учреждениям здравоохранения, участвующим в эксперименте.
5.4. Подвести итоги эксперимента по внедрению новой формы медицинской карты амбулаторного больного с хранением ее на руках у пациента и представить результаты в Минздрав СССР до 1 марта 1990 г.
7. Приказ разрешается размножить в необходимом для работы количестве экземпляров.
8. Считать утратившей силу Типовую инструкцию по заполнению "Медицинской карты амбулаторного больного" (ф. N 025/у), утвержденную 20.06.1983 г. N 27-14/70-83.
Контроль за исполнением приказа возложить на Начальника Главного управления лечебно-профилактической помощи Минздрава СССР тов. В.И.Калинина.
Кожные покровы: обычные ____________________________________________________
Лимфатические узлы: ________________________________________________________
Суставы: (не) изменены _____________________________________________________
Зев: чистый, гиперемированный. Миндалины: обычные, рыхлые, увеличены,
Число дыханий. в мин. В легких: дыхание везикулярное. многочисленные,
(сухие, жужжащие, свистящие, влажные. звонкие). Притупление перкуторного
звука в области _____________________________________________________________
Тоны сердца: чистые, ясные, приглушенные, (I, II), акцент II т. на аорте; шум
систолический - на верхушке во II межреберье справа, диастолический - на
верхушке, в точке Боткина: III и IV тоны на верхушке. АД сидя. лежа.
Пульс _______________ уд. в мин. ритмичный, наполнения и напряжения
удовлетворительного, хорошего, напряж. ________________________
Язык: чистый, влажный, обложен белым, желтовато-белым налетом, живот мягкий,
вздут; при пальпации - разлитая, ограниченная болезненность в эпигастрии, в
средней и нижней трети живота (справа, слева, по средней линии), в правом
подреберье, зоне Шоффара __________
Мышечная защита _____________________________________________________________
Печень не пальпируется, выступает из подреберья на. см. Край.
Стул: нормальный, неустойчивый. Запоры, спастический, атонический.
Мочеиспускание нормальное, болезненно, учащенное.
Дополнительные данные: ______________________________________________________
_____________________ Группа "Д" наблюдения (Д1, Д2, Д3) ____________________
│ Назначения │ Обследование │
ОСМОТР ОТОЛАРИНГОЛОГА (первичный)
Дата _______________ Жалобы _________________________________________________
Носовое дыхание _____________________________________________________________
Полость носа: без изменений; содержит ____________________________ отделяемое
слизистая ________ цвета, отечна (нет), гиперемирована, атрофирована; _______
полипы: имеются, отсутствуют, носовые раковины ______________________________
носовая перегородка: без изменений, искривлена (умеренно, резко), вправо,
Носоглотка: без изменений ___________________________________________________
аденоиды 1, 2, 3 ст.; другие образования ____________________________________
Глотка: без изменений, слизистая ____________________________________________
Миндалины (Д, С) ______________________ Лимфатические узлы __________________
Голосовая функция ___________________________________________________________
Гортань: без изменений ______________________________________________________
Уши: без изменений; наружное ухо (Д, С) _____________________________________
слуховой проход (Д,С) _______________________________________________________
барабанная перепонка: без изменений (Д,С) ___________________________________
слух: ш.р. Д _______ м, С __________ м; р.р. Д _______ м, С ______ м.________
Камертональное исследование _______________ Вестибулярные функции ___________
Дополнительные данные _______________________________________________________
Проводимые манипуляции ______________________________________________________
ПО ВЕДЕНИЮ НОВОЙ ФОРМЫ МЕДИЦИНСКОЙ КАРТЫ
АМБУЛАТОРНОГО БОЛЬНОГО N 025/У-87
Медицинская карта амбулаторного больного является основным документом, отражающим состояние здоровья пациента, и заполняется на всех впервые обратившихся в данное лечебное учреждение.
На каждого больного в поликлинике ведется одна медицинская карта, независимо от того, лечится ли он у одного или нескольких врачей.
Карта заполняется во всех учреждениях, ведущих амбулаторный прием, общих и специализированных, городских и сельских, врачебных здравпунктах.
1. Медицинская карта амбулаторного больного заполняется:
- в противотуберкулезных учреждениях - на первично обратившихся и консультативных больных; на контингенты, взятые на учет противотуберкулезным учреждением, заполняется медицинская карта больного туберкулезом (ф. N 081/у);
- в кожно-венерологических учреждениях - на больных кожными болезнями и больных, направленных на консультацию; на больных венерическими болезнями заполняется карта больного венерическими заболеваниями (ф. N 065/у), на больных грибковыми болезнями - медицинская карта больного грибковым заболеванием (ф. N 065-1/у);
- в женских консультациях - на гинекологических больных и женщин, обратившихся по поводу прерывания беременности; на беременных и родильниц заполняется индивидуальная карта беременной и родильницы (ф. N 111/у).
2. На фельдшерско-акушерских пунктах и здравпунктах вместо медицинской карты амбулаторного больного ведется журнал регистрации амбулаторных больных (ф. N 074/у).
При одновременном введении новых медицинских карт в работу амбулаторно-поликлинических учреждений к заполнению ее лицевой стороны (паспортные данные) привлекаются все медицинские регистраторы, участковые медицинские сестры и медицинские сестры врачей-специалистов. Руководит всей работой главная медицинская сестра, а по терапевтическим отделениям - старшие медицинские сестры.
Медицинская карта амбулаторного больного состоит из бланков для долговременной информации и бланков для оперативной информации. Бланки долговременной информации включают сигнальные отметки, лист записи заключительных диагнозов, данные профилактических осмотров и лист записи назначения наркотических лекарственных средств. Они заранее крепятся (в типографии) к твердой обложке медицинской карты. Бланки оперативной информации включают формализованные вкладыши для записи первого обращения пациента к следующим специалистам: участковому терапевту, кардиологу, ревматологу, эндокринологу, хирургу, урологу, невропатологу, отоларингологу, окулисту, а также вкладыши для больного гриппом, ОРЗ, ангиной, для записи консультации зав. отделением, этапный эпикриз на ВКК, вкладыш повторного посещения. Бланки оперативной информации подклеиваются к гребешку амбулаторной карты в заполненном виде по мере обращения пациента к специалистам на амбулаторном приеме и на дому.
Долговременная информация о больном.
Бланк "Сигнальные отметки" заполняется врачом любой специальности при наличии или обнаружении признаков, перечисленных в данном листе. Внесенные данные подтверждаются подписью врача и печатью.
"Лист записи заключительных (уточненных) диагнозов" заполняется врачами всех специальностей на каждое заболевание, по поводу которого больной обратился в данное учреждение в отчетном году. Заболевание, обнаруженное у больного впервые в жизни, считается впервые выявленным и отмечается знаком "+" (плюс). При этом, если заболевание установлено при обращении по поводу заболевания, то знак "+" проставляется в 3 графу; если заболевание выявлено при профосмотре, то знак "+" проставляется в 4 графу. Заболевания, которые могут возникнуть заново несколько раз (ангина, грипп, ОРЗ, пневмония, травма и т.д.) всякий раз считаются впервые выявленными и отмечаются знаком "+" (плюс). Хроническое заболевание, с которым больной обращался в предыдущие годы, в случае обращения с ним в отчетном году вновь вносится в лист, но со знаком "-" (минус).
В случаях, когда врач не может поставить точный диагноз при первом обращении больного, на странице текущих наблюдений записывается предполагаемый диагноз, в лист для записи уточненных диагнозов вносится только дата первого посещения. Диагноз вписывается после его уточнения.
В случае, когда поставленный и записанный на "лист" диагноз заменяется другим, неправильный диагноз зачеркивается и вписывается новый диагноз без изменения даты первого обращения.
Если у больного одновременно или последовательно обнаружено несколько заболеваний, этиологически не связанных друг с другом, то все они выносятся на "лист".
Бланк "Данные проф. осмотров" заполняется во время проведения ежегодных профилактических осмотров. Он рассчитан на 5 лет. Обследование проводится по 15 признакам (рост, масса тела, острота зрения, внутриглазное давление, острота слуха, пневмотахометрия, артериальное давление, ЭКГ, осмотр полости рта, анализ крови, анализ мочи, флюорография, маммография, гинекологический осмотр со взятием мазка, пальцевое исследование прямой кишки). Результаты обследования вносятся в графу текущего года в том кабинете, где проведен соответствующий осмотр или исследования пациента.
В лист записи назначения наркотических лекарственных средств и лекарственных средств, способных вызвать болезненное пристрастие, вносятся все записи о назначенных врачами поликлиники (вне зависимости от специальности) всех наркотических лекарственных средств и всех других лекарственных средств, способных вызвать болезненное пристрастие (их список объявляется информационными письмами Минздрава СССР, Министерств здравоохранения союзных и автономных республик, заведующими краевыми, областными отделами здравоохранения).
Контроль за обоснованностью прописывания указанных лекарственных средств (п. 3.5. приказа Минздрава СССР от 29 января 1987 г. N 149-ДСП) возложен на главных врачей лечебно-профилактических учреждений.
Во всех случаях должны быть четко заполнены все графы бланка и скреплены подписью врача.
Вкладыши "Осмотр терапевта", "Вкладыши для больного гриппом, ОРЗ, ангиной", "Осмотр кардиолога", "Осмотр ревматолога", "Осмотр эндокринолога" заполняются при первичном обращении к врачам терапевтического профиля. При обследовании больного или проведении профосмотра следует придерживаться того плана, который имеется в бланке. По каждому признаку - норма подчеркивается, а патология вносится в соответствующую графу. При повторном обращении пациента заполняется "Повторный осмотр". При записи результатов повторного осмотра вносится только динамика изменения состояния больного, данные обследования, лечения и экспертизы трудоспособности. Все указанные вкладыши последовательно по мере обращения больного подклеиваются к обложке медицинской карты.
Вкладыш "Этапный эпикриз на ВКК" заполняется лечащим врачом для решения вопросов экспертизы временной нетрудоспособности. Обратная сторона этого вкладыша предназначена для "Консультации заведующего отделением", который вносит в него рекомендации по поводу дополнительного обследования, диагноза, лечения, восстановительной терапии, экспертизы трудоспособности и трудоустройства.
Вкладыши "Осмотр хирурга", "Осмотр отоларинголога", "Осмотр окулиста", "Осмотр невропатолога", "Осмотр уролога" заполняются при первичном обращении к врачам-специалистам. Они заполняются аналогично вкладышам, описанным для врачей терапевтического профиля. Записи о повторном посещении проводятся на дополнительные бланки "Повторный осмотр".
В медицинскую карту подклеиваются результаты анализов и обследования, заключительные эпикризы стационарного лечения.
Вкладыш "Переписной эпикриз из медицинской карты" предназначен для внесения сведений о больном при заведении новой утвержденной формы медицинской карты амбулаторного больного, а также при оформлении медицинской карты на хранение в архив. Он дополняется листом уточненных диагнозов.
В случае госпитализации больного в стационар, объединенный с поликлиникой, карта передается в стационар и хранится в медицинской карте стационарного больного. После выписки больного из стационара или его смерти медицинская карта амбулаторного больного с эпикризом лечащего врача стационара возвращается в поликлинику. В случае смерти больного одновременно с выдачей врачебного свидетельства о смерти в карте проводится запись о дате и причине смерти. Медицинские карты умерших изымаются из действующей картотеки и передаются в архив лечебного учреждения.
Начальник Главного управления